欢迎访问新医改评论 XYGPL.COM 您是第 3705342 位访问者

(本文为节选)
前言 : 这是一部通过国际对比评估医疗环境现状的数据集。涵盖了健康状况、健康的危险因素、医疗可及性、医疗质量与结果、保健医疗支出、医疗人力资源、医疗活动、医药部门、老龄化与长期照护等 9 大核心领域。2023年版的特设了数字健康(Digital Health) 章节。这份报告(Health at a Glance 2023)是全球公认的衡量各国卫生系统表现的“金标准”。2023年版的特殊之处在于,它不仅记录了各国从新冠疫情(COVID-19)中恢复的轨迹,还首次将数字健康(Digital Health)提到了战略高度。

老龄化与长期照护的中国、日本、OECD比较
中国、日本以及 OECD 平均水平在关键指标上的深度比较解读,数据揭示了一个严峻的现实: 老龄化不再是未来的预测,而是已经深刻改变各国医疗资源分配现状的既成事实。
7. 1. 人口结构与压力:日本的 “ 极值 ” 与中国的 “ 加速 ”
日本(极高压): 日本是全球老龄化程度最高的国家。65岁以上人口占比已达 29% 以上,远超 OECD 平均水平(约 18%)。日本正处于“多死社会”阶段,长期照护已从家庭内部完全推向了社会福利体系。
中国(快进键): 虽然中国 65 岁以上人口占比目前约 14-15% (略低于 OECD 平均),但老龄化速度极快。OECD 报告特别提到,中国正面临“未富先老”的挑战,其长期照护体系的建立迫在眉睫。
OECD 平均: 大多数成员国正处于老龄化稳步增长期,平均每 10 人中有近 2 人为老人。
7. 2. 长期照护支出占 GDP 的比重
这是衡量一个国家对老年人支持力度的核心财务指标。
日本: 约占 GDP 的 2.0% 。日本自 2000 年实施“长期护理保险制度(LTCI)”以来,该支出比例持续上升。
中国: 目前尚未建立全国统一的长期护理保险,支出占比显著低于 OECD 水平。中国目前的重点在于试点推广(如上海、青岛等地的长护险试点)。
OECD 平均: 约 1.8% 。北欧国家(如荷兰、瑞典)甚至超过了 3.5%,反映了极高的福利化程度。
7. 3. 认知障碍(失智症)的流行与负担
日本: 患病率居世界前列。2023年报告显示,日本 65 岁以上人群中,每 1000 人约有 70 人 患有失智症(OECD 平均约为 61 人)。日本的应对策略已从单纯的“医院收容”转向“认知症友好型社区”。
中国: 随着人口基数和寿命增加,中国拥有全球规模最大的失智症群体。报告提示,中国在失智症的 早期诊断和规范化基层护理 上与日本和 OECD 平均水平仍有较大差距。
7. 4. 照护人力:专业 vs 非正式(家庭)
日本: 专业照护人员(LTC workers)比例较高,每 100 名 65 岁以上老人配比约 8-9 名 护工。尽管如此,日本仍面临严重的人手短缺,开始大规模引入东南亚的外籍护理人员。
中国: 极度依赖“非正式照护”,即由配偶或子女(尤其是女性)承担。报告指出,随着独生子女一代步入中年,这种模式的可持续性极低。中国目前的专业护工缺口以“百万”计。
OECD 平均: 约 5 名 专业护工/100 名老人。各国都在经历从“家庭养老”向“社会化养老”的阵痛转型。
7. 5. 照护环境:机构 vs 居家
日本: 拥有极高比例的长期照护病床,且其中 23% 设在机构内(这是日本特色,但也增加了财政负担)。
OECD 趋势: 绝大多数国家(如丹麦、挪威)正在“去机构化”,即通过数字技术支持老年人在家养老,而非送入养老院。
中国: 正在尝试“9073”格局(90%居家、7%社区、3%机构),但在社区居家支持(如助餐、助浴、上门护理)的 质量标准化 上仍处于摸索阶段。
7.6 深度比较表:老龄化与照护核心指标
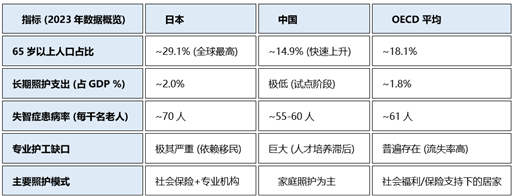
通过这份报告可以看到, 日本是中国的“未来预览图” 。中国目前正面临着比日本当年更快的速度进入重度老龄化,但人均资源(尤其是专业护工和保险储备)尚不充裕。
总结与启发
《2023年版指标》传达了一个核心信号: 未来的医疗竞争不在于你有多少名医和大型设备,而在于:
数字化程度: 能否通过数据驱动预防和精准治疗。
基层的韧性: 社区医生能否把疾病挡在医院大门之外。
人才的存留: 如何在老龄化社会中保护并留住日渐匮乏的医护劳动力。
|
|
||||
相关文章