欢迎访问新医改评论 XYGPL.COM 您是第 3814596 位访问者

为什么要看韩国?
如果你想理解一个医疗体系的"效果"是如何从"政策选择"中生长出来的,韩国是最好的教材。
不是因为它完美——恰恰相反,韩国正在经历史无前例的医疗系统危机(2024年万名医生集体辞职罢工)。而是因为它的每一个优点和每一个缺陷,都可以清晰追溯到几十年前的某一项政策决策。
因果链极其清晰:政策选择 → 制度结构 → 行为模式 → 系统效果 → 结构性矛盾。
中国正在做的很多事——全民医保整合、支付方式改革、处方外流、社会办医、分级诊疗——韩国都做过。有些跑通了,有些正在付代价。从政策设计的角度看韩国,比从"看病体验"的角度看,有用得多。
第一个政策选择:"低缴费、低给付"的快速扩面路径
1977年,韩国选择了一条激进的医保扩面道路:先从500人以上企业职工开始强制参保,然后逐步向下扩展——300人以上企业(1979年)、公务员教师(1979年)、16人以上企业(1981年)、农渔村居民(1988年)、城市自营者(1989年)。
12年,从零到全民覆盖。
速度惊人,但代价是:保障水平被刻意压低。韩国政府在扩面初期做了一个现实主义的判断——经济发展水平不允许高保障,先覆盖再说。这就是韩国医保体系的原初基因:低缴费、低给付。
这个选择塑造了什么?
它直接决定了韩国健康保险的保障率长期偏低。到2017年文在寅政府推行"保障性强化"政策之前,韩国健康保险的实际保障率只有62.6%——也就是说,患者平均需要自掏腰包支付近40%的医疗费用。
这个数字远高于大多数发达国家。它催生了两个后续现象:
1. 商业保险的爆发式增长:韩国人均拥有超过3份保险合同,"实损医疗保险"几乎人手一份,用来补偿公共医保不覆盖的部分。
2. "非给付项目"成为医院的利润来源:公共医保不覆盖的项目,医院可以自主定价。这成了私立医院的核心利润池——也是后来一切结构性矛盾的根源之一。
对中国的映射
中国的城乡居民医保缴费水平极低(2025年个人缴费约400元/年),保障水平也相应受限。这和韩国1977-1989年的"先覆盖再提质"策略如出一辙。韩国花了30年才把保障率从60%推到65%。中国的"低缴费低保障"格局,同样不是一两次政策调整就能改变的。
第二个政策选择:供给端放手——90%私立+政府统一定价
韩国在医疗供给端做了一个和大多数东亚国家不同的选择:不走公立医院主导的路线,而是几乎完全依赖民间资本建设医疗机构。到今天,韩国超过90%的医疗机构是私立的。公立医院只占不到10%。
但政府并非完全放手。它通过一个关键工具保持了控制力:统一诊疗费价格表(Fee Schedule)。所有纳入健康保险的诊疗项目,价格由政府和医疗团体协商确定,全国统一执行。医院不能自主定价——这就是所谓"管住价格、放开供给"。
这套组合拳的行为后果
后果一:以量补价成为生存法则。
政府定的诊疗费长期偏低(低于实际成本),医院要活下去只有一条路:多看病人。韩国医生日均接诊16.4人次,3分钟看一个病人是常态。这就是为什么韩国人均年就诊17.9次——不是因为韩国人特别爱看病,而是制度设计逼出了高周转模式:低价格 × 高频次 = 维持运营。
后果二:非给付项目成为利润核心。
医保覆盖的项目价格被压低,利润微薄。但非给付项目——高端影像检查、部分手术方式、特殊病房、美容诊疗——不受价格管控,医院可以自主定价。于是,私立医院的经营策略变成了:用医保项目做流量入口,用非给付项目做利润来源。
后果三:科室选择被利润驱动。
皮肤科、整形外科、眼科——这些以非给付项目为主的科室,利润丰厚、风险低。急诊科、儿科、产科、胸外科——医保定价低、风险高、纠纷多。当90%的医院是私立的,医生的职业选择就变成了纯粹的经济理性决策。最终结果:首尔的整形街人满为患,偏远地区连基本急救能力都保证不了——部分地区30分钟内获得急救的比例不足45%。
对中国的映射
中国正在经历相似的链路:
DRG/DIP限费→医院靠提高周转率维持收入→医生负荷加大;公立医院利润压缩→寻找医保外增量;社会办医放开→民营资本涌入高利润赛道→必需医疗无人问津。
韩国用50年走完的路,中国可能在更短时间内复现相似的结构性失衡。
[图:韩国医疗供给端结构与行为逻辑图 ]
第三个政策选择:医药分业——切断处方利益的强制手术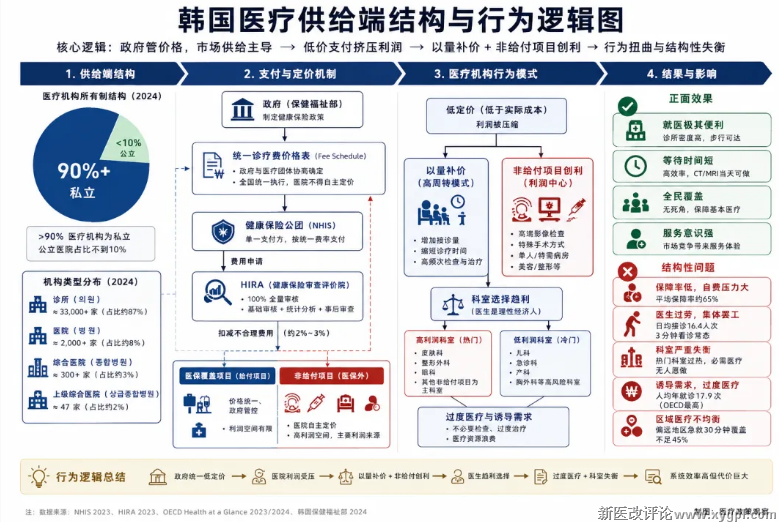
2000年7月1日,韩国实施医药分业。
这不是一次平滑的改革,而是一场战争。医生集体罢工三次,药剂师联合抵制,政府三改方案。总统金大中顶住压力强行推进,最终以"医院丧失卖药收入,但诊疗费上调以补偿"的交换条件落地。
政策设计的核心逻辑
医药分业要解决的核心问题是:当医生的收入和处方量挂钩时,过度用药不可避免。
韩国的方案是物理性分离——医生只能开处方(处方权),药剂师只能照方配药(调剂权)。处方行为和经济收益彻底脱钩。为了让医生接受收入损失,政府上调了门诊诊疗费、手术费等技术性收费标准。同时建立了严格的处方审核系统(由HIRA执行),对异常处方进行自动筛查和事后扣款。
25年后的效果评估
成功的方面:
· 药品滥用明显下降,抗生素处方率大幅降低
· 药剂师获得独立的专业审核功能,成为用药安全的第二道防线
· 药房遍布社区,就近取药极为便利
问题依然存在:
· 诊疗费上调幅度不足以完全补偿药品收入损失,医生转向"以量补价"加剧
· 注射剂(在医院内完成的给药方式)不在分业范围内,成为变相保留的利益通道
· 住院药房仍然保留,分业并不彻底
对中国的映射
韩国的核心教训:如果不同步解决医生的收入补偿问题,任何动药品利益的改革都会引发行业反弹。中国的集采压药价的同时推医疗服务价格调整,但调整速度远远跟不上药品收入下降的速度——这是当前公立医院运营困难的核心原因之一。
第四个政策选择:HIRA审核——全量数据监管的支付方利器
韩国医疗体系有一个独特的制度设计:健康保险审查评价院(HIRA)——一个独立于支付方(NHIS)和提供方(医院)的第三方审核机构。
所有医疗机构向NHIS提交的费用结算申请,100%要经过HIRA的审核。HIRA运行着一套全自动的电子审核系统:
1. 基础逻辑审核:诊断代码和处方是否匹配、用药剂量是否合理、检查项目是否重复
2. 统计异常预警:某家医院的某个检查项目开具频率是否显著偏离同地区同级别机构
3. 事后专项审查:对统计异常的机构进行深度核查,扣回不合理费用
这个制度为什么有效?
因为它解决了"信息不对称"问题。当支付方能看到全部诊疗数据并实施全量审核时,过度医疗的空间被大幅压缩。HIRA每年审核超过15亿笔医疗费用申请,年均扣减率约2%-3%。看似比例不高,但对医疗机构形成了强大的行为约束。
更重要的是,HIRA的数据积累形成了全国最完整的医疗行为数据库。这个数据库不仅用于费用审核,还用于医疗质量评价与排名公开、药品使用趋势分析、慢性病管理效果追踪、支付制度改革的实证依据。
对中国的映射
HIRA模式对中国最大的启示是:支付方改革的终极武器不是降价,而是信息透明。中国医保局的智能审核系统方向是对的,但需加速数据基建:打通门诊和住院数据、统一编码体系、建设规则引擎。没有数据基础,任何支付改革都是盲人摸象。
第五个政策选择:差异化自付比例——无需守门人的经济分流
韩国没有英国式的全科医生"守门人"制度,患者理论上可以自由就医。但政策设计者通过一张自付比例阶梯表,实现了几乎等效的分级诊疗效果。
住院统一自付20%。重症患者(如癌症)自付比例降至5%。前往上级综合医院需持下级机构转诊单,否则挂号费全额自费。
这套机制的前提条件
经济杠杆能起效,有一个隐含前提:基层诊所确实能解决问题。韩国之所以能做到这一点,是因为:
· 社区诊所密度极高(全国3.5万家),步行可达
· 诊所医生多是从大医院出来的专科医生,技术水平不低
· 诊所设备齐全,常见检查(血液、X光、超声)当场能做
· 药房紧邻诊所,取药方便
对中国的映射:中国分级诊疗推了近10年,效果不彰。核心不在于缺乏经济杠杆,而在于基层能力密度远远不够。优先级应该是——先把基层能力建到"能接住常见病"的水平,再逐步拉大各级机构的自付比例差。经济分流是果,能力建设是因。
五项政策选择的系统效应:一枚硬币的两面
把五项政策选择叠加起来,韩国医疗体系的全貌就清晰了:
这两面不是独立存在的,而是同一套政策选择的必然产物。
低缴费低给付 → 保障率低 → 非给付项目做利润 → 科室失衡。
统一低定价 → 以量补价 → 3分钟看诊 → 医生过劳 → 罢工。
90%私立 → 市场竞争 → 高效率低等待 → 但也导致诱导需求。
每一个"好"都连着一个"坏"。制度设计从来不是免费的午餐。
对中国医改的五个政策启示
启示一:扩面速度和保障深度不可兼得
韩国12年全覆盖的经验证明,在经济发展水平有限时,"低水平广覆盖"是务实的第一步。但韩国同时证明了:提质比扩面难10倍。保障率从60%到70%,韩国花了超过20年且至今未达标。中国不要低估"从有到好"的难度。
启示二:支付方定价过低+供给方市场化=必然的科室失衡
这是韩国付出最惨痛代价的教训。当医保价格不能反映诊疗的真实成本和风险,市场化的供给方一定会用脚投票。中国的DRG/DIP正在做同样的事。如果不对急诊、儿科、产科等"市场失灵"领域做额外的财政补偿,10年后中国也会面临"找不到愿意做儿科的年轻医生"的困境。
启示三:医药分业改革必须"补偿先行"
韩国2000年医药分业的核心教训:先把医生的替代收入来源建好,再动他的存量利益。不是"先改了再补",而是"先补了再改"。中国当前走的是"先动利益、慢慢补偿"的路径,如果医疗服务价格调整长期滞后,最终结果不是"改革完成",而是"人才流失"。
启示四:全量数据审核是支付改革的基础设施
韩国HIRA的核心资产不是审核本身,而是基于全量诊疗数据构建的信息优势。中国医保局需要加速数据基建:打通门诊和住院数据、统一编码体系、建设规则引擎。没有数据基础,任何支付改革都是盲人摸象。
启示五:经济分流的前提是能力密度
韩国用自付比例阶梯实现分流,前提是全国3.5万家诊所的能力密度。中国推分级诊疗,当前瓶颈不是政策设计,而是基层网点的能力密度远远不够。在基层能力建设到位之前,强推经济分流只会变成"穷人被拦在门外"的不公平筛选。
写在最后
韩国医疗体系是一面极好的镜子——不是因为它"好",而是因为它的因果关系极其清晰。
每一个让人羡慕的效果(便宜、高效、便利),背后都是一项政策选择;每一个正在爆发的危机(科室失衡、医生罢工、保障不足),同样可以追溯到几十年前的那个选择。
对中国医改的决策者来说,韩国最大的价值不在于"学它怎么做",而在于"看清每一个选择的长期代价"。
制度设计没有免费的午餐。每一个"快"都对应一个"欠",每一个"省"都对应一个"缺"。关键是:你清楚自己在选什么、放弃什么,以及将来需要补什么。
韩国的五张药方,中国不必照单全收。但它的五本账,值得逐一翻看。
参考资料
[1] 新华网.《解局:医政对峙两个月》. 2024; 澎湃新闻.《韩国医界辞职罢工潮》. 2024.
[2] NHIS.《健康保险及长期疗养保险制度说明手册》. 2023; 中国民生银行.《迈向2049医卫改革战略》.
[3] 中国社会保障学会.《福利国家的"诞生":近年来韩国福利政策的变化》. 2023.
[4] 光明网.《医政寒流不止,韩国究竟何恙》. 2024; 观察者网.《韩国医生罢工》. 2024.
[5] 腾讯新闻.《韩国2024医改现状》. 2024.
[6] 亚洲日报.《韩国人均门诊就诊17.9次》. 2026; OECD. Health at a Glance 2025.
[7] 台湾健保署.《台日韩全民健保经验交流》; 韩国医药分业改革资料.
[8] 韩国基于信息化的医疗保险监管.《中国卫生事业管理》. 2021; HIRA官网.
[9] NHIS. Copayment Rates. 2025; BMJ Open. 2021.
[10] 韩国保健福祉部. 医疗机构现况统计. 2024; OECD. Health at a Glance 2025.
|
|
||||